Czterech lekarzy, ponad 3 tysiące zbadanych pacjentów, setki wydanych leków i tysiąc dobranych okularów – tak wyglądała misja medyczna Polskiej Fundacji dla Afryki na Madagaskarze w październiku 2019 r.
Leczyłam dzieci, które nigdy w życiu nie widziały lekarza; które nie wiedziały, na czym polega badanie – mówi dr Lidia Stopyra, szefowa misji medycznej na Madagaskarze. – Tutejsza prowincja to region zapomniany, gdzie nie dociera pomoc lekarska.
Lekarze pracowali w klinice w Mampikony, prowadzonej przez misję katolicką a ufundowanej przez Fundację. Obrano sobie za cel dotrzeć do jak największej liczby osób. Dlatego dr Lidia Stopyra wyjeżdżała codziennie z Mampikony do małych wiosek, czasami oddalonych o kilkadziesiąt kilometrów – do najbiedniejszych ludzi, których nie stać nawet na tę podróż.
To była jedna z najtrudniejszych misji, na jakiej byłam – mówi dr Stopyra. – Było mnóstwo chorych. Na wsiach, gdzie pracowałam, nie było prądu czy wody. Temperatura sięgała 41 stopni Celsjusza. Dla dr Sikorskiej zorganizowaliśmy pokój do badań wzroku na poddaszu przychodni. Okna zostały zasłonięte kartonami, a w środku i tak było ponad 40 stopni. Nie mieliśmy specjalistycznego sprzętu, diagnostyki obrazowej (poza przenośnym USG przywiezionym z Polski). W regionie nie ma EKG czy Rentgen – najbliższe są 300 km dalej, a to 7 godzin jazdy. W Polsce np. diagnozowanie gruźlicy bez Rentgena wydaje się abstrakcyjne…
Dzieci z malarią, które trafiłyby w Polsce do szpitala, tam były „hospitalizowane” pod drzewami w cieniu szkoły – kontynuuje dr Stopyra. – Duża część problemów zdrowotnych związanych była z niedożywieniem. Pomagający nam miejscowi studenci poprosili, żebyśmy przyszli potwierdzić diagnozę, że pacjent ma guza brzucha. Okazało się, że pacjent był na tyle chudy, że to co oni wzięli za guz – było wyczuwalnym kręgosłupem. W czasie badania USG stwierdziłam u jednego pacjenta, że od skóry do kręgosłupa jest 2,5 cm, czyli coś u nas niewyobrażalnego…
Trąd i niedożywienie
Dr Stopyra wraz z misjonarzem o. Dariuszem Marutem pracowali też w miejscowości, gdzie mieszkali trędowaci. Najmłodsze chore dziecko, jakie spotkali, miało 12 lat. Zdiagnozowano kilkanaście przypadków trądu, co było jednym z najważniejszych problemów misji. Osoby niezdiagnozowane, żyjące w społeczności, przyczyniają się do rozpowszechniania choroby. A trąd jest wyleczalny – terapia kosztuje 100-300 zł.
Dr Izabela Szymońska, pediatra, przez kilka dni walczyła o życie skrajnie odwodnionych trojaczków. Rodzice przynieśli do przychodni dzieci, które w trzecim miesiącu życia ważyły zaledwie po dwa i pół kilograma. Mamie brakowało naturalnego pokarmu, dlatego dzieci jadły trzy razy dziennie. Niestety, na Madagaskarze zdarza się także, że dzieci są dokarmiane wodą z cukrem, albo wodą po gotowaniu ryżu. To sprawia, że niemowlętom brakuje białka. Mleko modyfikowane jest bardzo drogie i niewiele osób może sobie na nie pozwolić. – Stan najmniejszych pacjentów jest tam zupełnie inny niż w Polsce – mówi dr Szymońska – Problemy niby te same, ale bardzo zaniedbane. Dzieci przychodziły skrajnie odwodnione, źle leczone, po źle prowadzonej antybiotykoterapii.
1000 okularów
Dr Jakub Loster, zakaźnik, miał bardzo dużo pracy. Zdiagnozował wiele przypadków gruźlicy, wydał też liczne skierowania na dalsze badania w kierunku HIV i dżumy. Ogromnym problemem w rejonie Mampikony okazała się bilharcjoza. To choroba pasożytnicza, którą można się zarazić przez brodzenie w stojącej wodzie. A w biednych regionach Madagaskaru nad brzegiem wolno płynących rzek toczy się całe życie – dzieci się kąpią, kobiety robią pranie, a hodowcy myją bydło. W porze deszczowej wszyscy mają kontakt ze stojącą wodą, bo nie ma innej drogi, by się gdziekolwiek dostać. Choroba objawia się krwiomoczem. – Jest tak powszechna, że zgłosił się do nas pacjent z problemem, że ma … żółty mocz – mówi dr Lidia Stopyra. – Stan chorobowy był dla niego normalny. To pokazuje skalę problemu.
Niezwykle potrzebna była pracą dr Zofii Sikorskiej. Okulary na Madagaskarze nie są tak łatwo dostępne, jak w Europie. Brakuje też specjalistów, którzy dobraliby odpowiednie szkła. Okulistka przed wyjazdem zorganizowała zbiórkę i przywiozła że sobą do Mampikony około 1000 sztuk okularów.
W pracy pomagali lekarzom miejscowi studenci siódmego roku medycyny, którzy zbierali wywiad od pacjentów oraz studenci anglistyki, pracujący jako tłumacze. Dzięki sprawnemu działaniu wszystkich zespołów udało się zbadać tak wielu chorych. Studenci w czasie dwóch tygodni misji mieli okazję zdobyć doświadczenie i wiedzę, które będą procentować w przyszłości.
Co dalej?
Dużo zrobiliśmy – mówi szefowa misji, dr Lidia Stopyra. – Ale też chcemy uruchomić takie działania, że nawet jak nas tam nie ma, to żeby była pomoc. Będziemy pisać raport do tamtejszego ministerstwa zdrowia z listą zdiagnozowanych pacjentów. Istnieją tam programy WHO, leczące trąd, gruźlicę czy HIV, ale pacjent musi być zdiagnozowany. A to rejon zapominany przez świat. Stąd nasze diagnozy pozwolą wciągnąć pacjentów do tych programów.
Madagaskar cały czas boryka się z brakiem lekarzy i personelu medycznego. Większość specjalistów pracuje w dużych miastach, zwłaszcza w stolicy. Ludzie mieszkający na wsiach często muszą iść pieszo kilkadziesiąt kilometrów do najbliższej przychodni. A w porze deszczowej, gdy drogi są zalane, są zupełnie pozbawieni opieki medycznej.
W regionie Mampikony ogromnym problemem jest brak sprzętu diagnostycznego. Pilnie potrzebny jest rentgen. W Polsce taki aparat znajduje się niemal na każdym oddziale szpitalnym. Tymczasem pacjenci z Mampikony na prześwietlenie muszą jechać około 300 kilometrów do Majanghi.
Tegoroczna misja jest drugą organizowaną przez Polską Fundację dla Afryki na Madagaskarze. Koszt misji jest szacowany na 50-60 tysięcy złotych. Pełne dane będą dostępne po wyleczeniu pacjentów, którzy jeszcze tygodnie po misji podlegają farmakoterapii, za którą Fundacja zobowiązała się zapłacić. Fundacja zapowiada kolejną misję medyczną w przyszłym roku.
Mała Sam-Bene żyje!
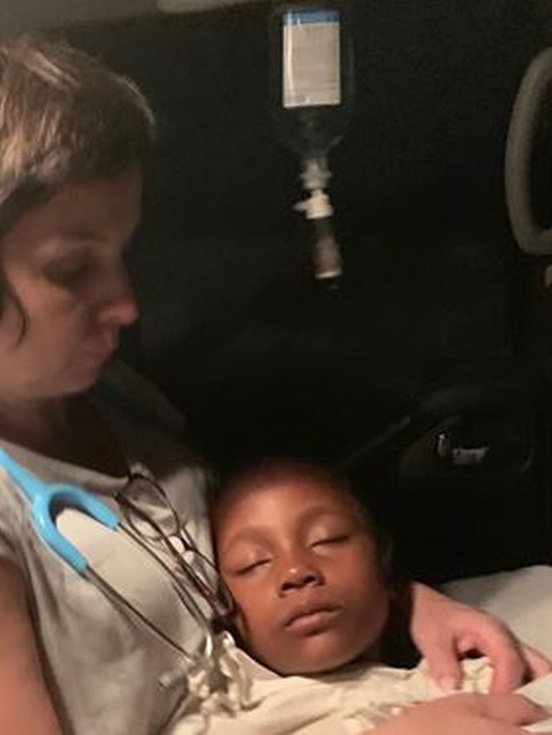
Sam-Bene do przychodni oddalonej o 20 kilometrów od Mampikony przyniosły mama i babcia. Siedmiolatka miała zaburzenia świadomości i wysoka gorączkę. Test na malarię dał wynik pozytywny – objawy mózgowe, czyli najcięższa postać malarii. Dziewczynka była skrajnie odwodniona. Lekarka natychmiast podjęła decyzję o podaniu jej płynów i chininy. Tymczasem wieczorem w małej przychodni nie było prądu. Podjęto trudną decyzję, że dziecko wymaga jak najszybszego transportu do Mampikony. Ze względu na fatalny stan dróg nie był to łatwe. Późnym wieczorem udało się dotrzeć do kliniki prowadzonej przez misję katolicką. Po wielu godzinach stan dziecka zaczął się poprawiać.
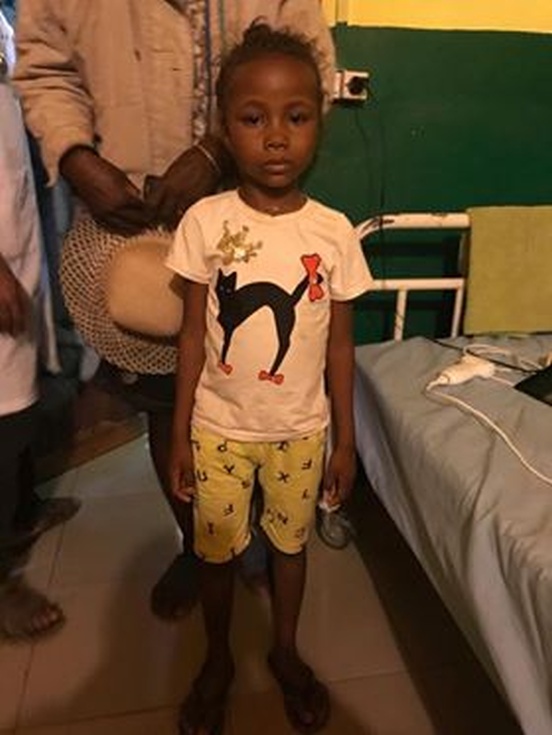
Kilka dni później mała Sam-Bene już o własnych siłach odwiedziła lekarzy.

Przyszli też rodzice dziewczynki, by podziękować i przynieśli w ofierze 20 000 ariari, czyli około 20 złotych. Na nic były tłumaczenia lekarzy i misjonarzy, że nie przyjmują pieniędzy. Rodzice się jednak uparli i nie było wyjścia. Pieniądze zostały przekazane na leczenie kolejnych osób.
Nazywana jest La Blanche, czyli „Biała”
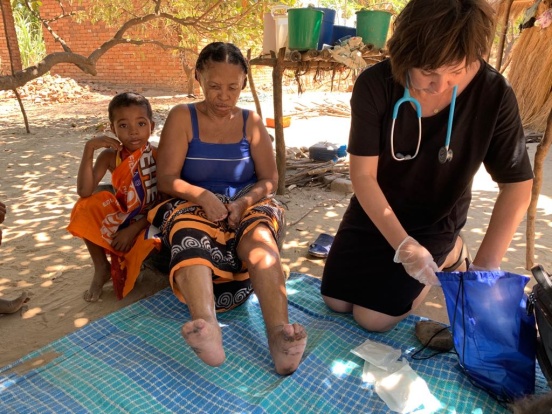
Nie pamięta już, ile ma lat. Wie, że urodziła się „już dawno temu, bo nie jest już młoda”. Na trąd też zachorowała już dawno, tracąc kolejne palce od rąk i nóg. Kiedyś La Blanche pracowała przy uprawie ryżu. Lubiła tę pracę: „Mogłam z radością patrzeć na owoce pracy moich rąk, a dziś nawet nie mogę pomieszać nawet ryżu w garnku czy uczesać włosów”. Kobieta nie jest w stanie pracować i często leży. Sąsiedzi dają jej trochę żywności.
Wszystkie ręce zajęte


Dr Izabela Szymońska, dr Lidia Stopyra, dr Zofia Sikorska, dr Jakub Loster.



